Diplôme universitaire
La plus grande faculté d'infirmière”
Présentation
Ce Mastère Spécialisé Hybride vous permettra de développer vos compétences en soins infirmiers pour répondre à des pathologies complexes qui affectent les femmes enceintes"

Récemment, l'innovation technologique et les nouvelles stratégies thérapeutiques ont conduit au développement de techniques de plus en plus sophistiquées pour l'évaluation et le suivi des maladies de la femme enceinte et du fœtus. C’est pourquoi, le personnel infirmier qui s'occupe de ces populations à risque se doit d'être au fait des dernières tendances dans ce domaine. Cependant, dans la plupart des cas, il se retrouve confronté à des programmes à forte charge théorique, ce qui empêche de développer des compétences pratiques et d'effectuer une mise à jour optimale de leurs connaissances.
TECH contourne cette difficulté et met au point une modalité éducative pionnière pour atteindre ces deux objectifs. Ce diplôme combine deux étapes fondamentales. La première phase est une approche théorique, dispensée à partir d'une plateforme 100% en ligne et interactive, au cours de laquelle les infirmiers auront la possibilité de consacrer 1.500 heures à l'étude des concepts les plus récents dans ce domaine. Au cours de cette période, des méthodes d'enseignement innovantes, telles que le Relearning, et des ressources multimédias, dont des vidéos et des infographies, seront utilisées pour faciliter l'apprentissage.
Par la suite, les étudiants réaliseront un stage intensif de trois semaines dans un hôpital prestigieux. Ce séjour pédagogique constituera un moment idéal pour appliquer les connaissances acquises au cours de la phase théorique aux soins de patientes réelles. En outre, ils travailleront aux côtés d'experts de premier plan et auront l'occasion de s'inspirer directement de leurs expériences les plus complexes. Tout cela grâce à l'accompagnement spécialisé d'une tuteur adjoint qui permettra au personnel infirmier d'assimiler les dynamiques de soins les plus modernes et de les intégrer dans la pratique.
Tout au long de ce Mastère Spécialisé Hybride, vous acquerrez une large maîtrise des concepts théoriques les plus importants à prendre en compte dans le traitement des pathologies qui affectent les femmes enceintes"
Ce Mastère Spécialisé Hybride en Pathologies de la Grossesse en Soins Infirmiers contient le programme scientifique le plus complet et le plus actuel du marché. Les principales caractéristiques sont les suivantes:
- Le développement de plus de 100 cas cliniques présentés par des professionnels en soins infirmiers
- Le contenu graphique, schématique et éminemment pratique fournit des informations scientifiques sur les disciplines médicales indispensables à la pratique professionnelle
- Présentation d'ateliers pratiques sur les techniques diagnostiques et thérapeutiques
- Un système d'apprentissage interactif basé sur des algorithmes pour la prise de décision sur les situations présentées
- Le tout sera complété par des cours théoriques, des questions à l'expert, des forums de discussion sur des sujets controversés et un travail de réflexion individuel
- Les contenus sont disponibles à partir de tout dispositif fixe ou portable et doté d'une connexion internet
- Par ailleurs, vous pourrez également effectuer un stage clinique dans l'un des meilleurs hôpitaux
Complétez vos 3 semaines d'apprentissage intensif, en présentiel, afin d'ajouter des compétences de pointe à votre pratique infirmière grâce à ce programme TECH"
Cette proposition de Mastère Spécialisé Hybride, de nature professionnalisante et de modalité d'apprentissage mixte, vise à mettre à jour les professionnels des soins infirmiers. Les contenus sont basés sur les dernières preuves scientifiques, et orientés de manière didactique pour intégrer les connaissances théoriques dans la pratique en soins infirmiers et permettent la prise de décision dans la gestion des patients.
Grâce à son contenu multimédia développé avec les dernières technologies éducatives, les professionnels bénéficient d’un apprentissage situé et contextuel, c'est-à-dire dans un environnement simulé qui fournira un apprentissage immersif et programmé pour s'entraîner à des situations réelles. La conception de ce programme est basée sur l'Apprentissage par les Problèmes, grâce auquel l’infirmier devra essayer de résoudre les différentes situations de pratique professionnelle qui se présentent tout au long du cours. Pour ce faire, il sera assisté d'un système vidéo interactif innovant créé par des experts reconnus.
Vous examinerez en profondeur les modules académiques de ce programme, en ajoutant à votre corpus de connaissances les dernières données scientifiques sur le traitement de la pré-éclampsie en soins infirmiers"
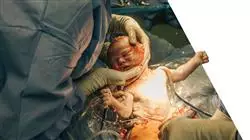
Complétez votre formation par un séjour clinique rigoureux, sous la supervision étroite d'un tuteur adjoint disposant d'une vaste expérience professionnelle dans le domaine des Soins Infirmiers post-partum"
Programme d'études
TECH a intégré pour ce Mastère Spécialisé Hybride, un programme d'études avant-gardiste qui rassemble les contenus les plus innovants en matière de Pathologies de la Grossesse en Soins Infirmiers Le diplôme comprend plusieurs modules académiques qui vous permettront d'approfondir les stratégies de prise en charge des mères porteuses de streptocoques du groupe B. Ainsi, l'ensemble du programme se déroulera sur une plateforme d'apprentissage 100% en ligne et mettra en œuvre des ressources didactiques telles que des infographies, des résumés interactifs et des vidéos.

La première étape de ce programme repose sur une plateforme d'apprentissage 100% en ligne et interactive, sans horaires contraignants ni de calendriers d'évaluation préétablis"
Module 1. Concept de Grossesse à Risque Hémorragies du premier trimestre. Défauts congénitaux du fœtus Diagnostic prénatal
1.1. Approche de la grossesse à risque
1.1.1. Risque sociodémographique
1.1.1.1. Grossesse dans l’adolescence Considérations particulières
1.1.1.2. Mère ayant des problèmes de toxicomanie
1.1.1.2.1. Principes de la tératogenèse induite par les drogues
1.1.1.2.2. Alcool
1.1.1.2.3. Cocaïne
1.1.1.2.4. Héroïne
1.1.1.2.5. Autres drogues: marijuana, cannabis
1.1.2. Risque professionnel pendant la grossesse Ergonomie. Exposition aux radiations
1.1.3. Risque pour la reproduction
1.1.4. Risque de la grossesse actuelle
1.1.5. Risque médical
1.2. Avortement spontané
1.2.1. Définition et épidémiologie
1.2.2. Principales causes de l’avortement spontané
1.2.3. Formes cliniques de l’avortement spontané
1.2.3.1. Menace de l’avortement
1.2.3.2. Avortement en cours
1.2.3.3. Avortement complet
1.2.3.4. Avortement incomplet
1.2.3.5. Avortement différé
1.2.3.6. Avortements à répétition: concept et approche
1.2.4. Diagnóstico
1.2.4.1. Anamnèse
1.2.4.2. Examen physique
1.2.4.3. Échographie
1.2.4.4. Détermination de la B-hCG
1.2.5. Traitement de l’avortement spontané
1.2.5.1. Traitement médical
1.2.5.2. Traitement chirurgical
1.2.6. Complications
1.2.6.1. Septicémie ou avortement septique
1.2.6.2. Hémorragie et coagulation intravasculaire disséminée (CIVD)
1.2.7. Soins post-avortement
1.3. Grossesse ectopique ou extra-utérine
1.3.1. Concept et facteurs de risque
1.3.2. Clinique
1.3.3. Diagnostic clinique et échographique
1.3.4. Type de grossesse extra-utérine: tubaire, ovarienne, abdominale, etc.
1.3.5. Gestion thérapeutique et soins postérieurs
1.4. Maladie trophoblastique gestationnelle
1.4.1. Concept
1.4.2. Formes cliniques de la môle hydatiforme
1.4.2.1. Môle partielle
1.4.2.2. Môle complète
1.4.3. Formes cliniques de la néoplasie trophoblastique
1.4.3.1. Môle invasive et tumeur du site placentaire
1.4.3.2. Choriocarcinome
1.4.4. Diagnostic clinique et échographique
1.4.5. Traitement
1.4.6. Soins et complications postérieures
1.5. Malformations congénitales du fœtus dues à des causes génétiques
1.5.1. Types d'anomalies chromosomiques
1.5.1.1. Anéuploïdie
1.5.1.2. Anomalies structurelles
1.5.1.3. Anomalies liées au sexe
1.5.2. Techniques de diagnostic prénatal. Critères d'inclusion
1.5.2.1. Techniques invasives
1.5.2.2. Techniques non invasives
1.5.3. Conseil génétique
1.6. Malformations fœtales congénitales secondaires à des infections: TORCH I
1.6.1. Toxoplasmose
1.6.1.1. Agent étiologique, clinique et épidémiologie
1.6.1.2. Prévention
1.6.1.3. Diagnóstico
1.6.1.4. Traitement
1.6.1.5. Infection congénitale par la toxoplasmose
1.6.2. Rubéole
1.6.2.1. Agent étiologique, clinique et épidémiologie
1.6.2.2. Prévention et vaccination
1.6.2.3. Diagnóstico
1.6.2.4. Traitement
1.6.2.5. Infection congénitale par la rubéole
1.7. Malformations fœtales congénitales secondaires à des infections: TORCH II
1.7.1. Cytomégalovirus
1.7.1.1. Agent étiologique, clinique et épidémiologie
1.7.1.2. Prévention
1.7.1.3. Diagnóstico
1.7.1.4. Traitement
1.7.1.5. Infection congénitale par le cytomégalovirus
1.7.2. Varicelle
1.7.2.1. Agent étiologique, clinique et épidémiologie
1.7.2.2. Prévention et vaccination
1.7.2.3. Diagnóstico
1.7.2.4. Traitement
1.7.2.5. Infection congénitale par la varicelle
1.7.2.6. Complications à la varicelle chez la mère
1.8. Malformations fœtales congénitales secondaires à des infections: TORCH III
1.8.1. Virus de l'herpès simplex
1.8.1.1. Agent étiologique, clinique et épidémiologie
1.8.1.2. Prévention
1.8.1.3. Diagnóstico
1.8.1.4. Traitement
1.8.1.5. Infection congénitale par le virus de l'herpès simplex
1.8.2. Syphilis
1.8.2.1. Agent étiologique, clinique et épidémiologie
1.8.2.2. Prévention
1.8.2.3. Diagnóstico
1.8.2.4. Traitement
1.8.2.5. Syphilis congénitale
1.9. Autres infections causant des problèmes au fœtus
1.9.1. Parvovirus B19
1.9.1.1. Agent étiologique, clinique et épidémiologie
1.9.1.2. Prévention
1.9.1.3. Diagnóstico
1.9.1.4. Traitement
1.9.1.5. Infection congénitale par le parvovirus
1.9.2. Listeria
1.9.2.1. Agent étiologique, clinique et épidémiologie
1.9.2.2. Prévention et vaccination
1.9.2.3. Diagnóstico
1.9.2.4. Traitement
1.9.2.5. Infection congénitale par la listeria
1.10. VIH et grossesse
1.10.1. Épidémiologie
1.10.2. Dépistage dans la grossesse et diagnostic
1.10.3. Gestion clinique et traitement
1.10.4. Accouchement d'une femme séropositive
1.10.5. Soins néonatals et infection verticale
Module 2. Femme Enceinte Présentant une Pathologie Dérivée du Système Digestif
2.1. Troubles neurovégétatifs
2.1.1. Troubles de l'appétit
2.1.2. Sialorrhée
2.1.3. Nausées et vomissements
2.2. Hyperémèse gravidique
2.2.1. Concept
2.2.2. Étiopathogénie
2.2.3. Manifestation clinique
2.2.4. Diagnóstico
2.2.5. Traitement et soins
2.3. Affections de la bouche
2.3.1. Caries pendant la grossesse
2.3.2. Épulis gravidique
2.3.3. Gingivite
2.3.4. Périmylolyse
2.3.5. Xérostomie
2.4. Pyrosis et ulcère peptique chez la enceinte
2.4.1. Concept
2.4.2. Effet de la grossesse sur la pyrosis et l'ulcère peptique
2.4.3. Traitement et mesures hygiéniques
2.5. Constipation pendant la grossesse
2.5.1. Définition: critères ROME
2.5.2. Étiologie
2.5.3. Diagnóstico
2.5.4. Traitement
2.5.4.1. Traitement non pharmacologique
2.5.4.2. Traitement pharmacologique
2.6. Maladie inflammatoire de l'intestin
2.6.1. Maladie de Crohn
2.6.1.1. Conseil préconceptionnel
2.6.1.2. Impact de la grossesse sur la maladie
2.6.1.3. Diagnostic pendant la grossesse
2.6.1.4. Traitement
2.6.2. Colite ulcéreuse
2.6.2.1. Conseil préconceptionnel
2.6.2.2. Impact de la grossesse sur la maladie
2.6.2.3. Diagnostic pendant la grossesse
2.6.2.4. Traitement
2.7. Appendicite et occlusion intestinale
2.7.1. Appendicite aiguë
2.7.1.1. Concept
2.7.1.2. Considérations spéciales de diagnostic pendant la grossesse
2.7.1.3. Traitement
2.7.2. Occlusion intestinale
2.7.2.1. Concept
2.7.2.2. Considérations spéciales de diagnostic pendant la grossesse
2.7.2.3. Traitement
2.8. Pathologies de la vésicule biliaire et le foie
2.8.1. Cholécystite
2.8.1.1. Considérations spéciales et gestion pendant la grossesse
2.8.2. Cholélithiase
2.8.2.1. Considérations spéciales et gestion pendant la grossesse
2.8.3. Foie gras ou dégénérescence hépatique aiguë
2.8.3.1. Définition et étiologie
2.8.3.2. Clinique
2.8.3.3. Diagnóstico
2.8.3.4. Traitement
2.9. Cholestase intrahépatique de grossesse
2.9.1. Concept
2.9.2. Clinique
2.9.3. Diagnóstico
2.9.4. Traitement
2.9.5. Répercussion et pronostic fœtal
2.10. Hépatite virale chronique et grossesse
2.10.1. Hépatite B
2.10.1.1. Épidémiologie
2.10.1.2. Diagnostic et dépistage
2.10.1.3. Gestion clinique
2.10.1.4. Accouchement d'une femme séropositive
2.10.1.5. Soins néonatals et infection verticale
2.10.2. Hépatite C
2.10.2.1. Épidémiologie
2.10.2.2. Diagnostic et dépistage
2.10.2.3. Gestion clinique
2.10.2.4. Accouchement d'une femme séropositive
2.10.2.5. Soins néonatals et infection verticale
2.11. Pancréas
2.11.1. Pancréatite aiguë pendant la grossesse
2.11.1.1. Concept et facteurs de risque
2.11.1.2. Clinique
2.11.1.3. Traitement
Module 3. Femme Enceinte présentant des Problèmes Hématologiques et Cardiaques
3.1. Anémie gestationnelle
3.1.1. Concept
3.1.2. Étiopathogénie et répercussions fœtales
3.1.3. Types d'anémies
3.1.3.1. Anémie microcytaire
3.1.3.2. Anémie normocytaire
3.1.3.3. Anémie macrocytaire
3.1.4. Traitement et prophylaxie
3.1.5. Autres formes d'anémie
3.1.5.1. Anémie falciforme ou drépanocytose
3.1.5.2. Thalassémie
3.2. Thrombocytopénies
3.2.1. Thrombocytémie essentielle de la grossesse
3.2.1.1. Causes et incidence
3.2.1.2. Diagnóstico
3.2.1.3. Gestion obstétrique
3.2.2. Purpura thrombopénique idiopathique
3.2.2.1. Causes et incidence
3.2.2.2. Diagnóstico
3.2.2.3. Gestion obstétrique
3.2.3. Thrombopénie néonatale allo-immune
3.2.3.1. Causes et incidence
3.2.3.2. Diagnóstico
3.2.3.3. Gestion obstétrique
3.2.4. Thrombopénie associée aux états hypertensifs de la grossesse
3.2.5. Prise en charge thérapeutique des thrombopénies pendant la grossesse
3.2.6. Prise en charge thérapeutique du nouveau-né d'une mère thrombopénique
3.3. Problèmes de coagulation
3.3.1. Maladie de Von Willebrand
3.3.1.1. Définition et épidémiologie
3.3.1.2. Considérations dans l'accouchement
3.3.2. Hémophilie
3.3.2.1. Définition et épidémiologie
3.3.2.2. Types
3.3.2.2.1. Hémophilie A
3.3.2.2.2. Hémophilie B
3.3.2.3. Modèles d'hérédité chromosomique de l'hémophilie
3.3.2.4. Considérations dans l'accouchement
3.4. Syndrome variqueux
3.4.1. Concept et physiopathologie
3.4.2. Clinique
3.4.3. Diagnóstico
3.4.4. Hémorroïdes
3.4.5. Varices vulvaires
3.5. Maladie hémolytique périnatale
3.5.1. Concept
3.5.2. Physiopathologie
3.5.3. Iso-immunisation Rh
3.5.4. Iso-immunisation ABO
3.6. Maladie thromboembolique pendant la grossesse et la puerpéralité: Thrombose veineuse profonde et thromboembolie pulmonaire
3.6.1. Étiopathogénie et facteurs de risque
3.6.2. Traitement
3.7. Femme enceinte atteinte de maladie cardiaque. Examen cardiaque pendant la grossesse
3.7.1. Modifications cardiaques pendant la grossesse
3.7.2. Épidémiologie de la pathologie cardiaque pendant la grossesse
3.7.3. Classification du risque de maladies cardiaques pendant la grossesse
3.7.4. Conseil préconceptionnel aux femmes enceintes souffrant de maladies cardiaques
3.7.5. Situations qui contre-indiquent la grossesse
3.7.6. Gestion et choix de la voie d’accouchement
3.8. La femme enceinte atteinte d'une valvulopathie
3.8.1. Sténose mitrale
3.8.2. Sténose aortique
3.8.3. Insuffisance mitrale
3.8.4. Insuffisance aortique
3.8.5. Insuffisance tricuspide
3.8.6. Prothèses valvulaires
3.9. Arythmies pendant la grossesse
3.9.1. Tachycardie supraventriculaire paroxystique
3.9.2. Fibrillation auriculaire
3.9.3. Arythmies ventriculaires
3.9.4. Bradyarythmies
3.10. La femme enceinte atteinte de pathologie cardiaque congénitale
3.10.1. Tétralogie de Fallot
3.10.2. Coarctation de l’aorte
3.10.3. Syndrome de Marfan
3.10.4. Ventricule unique
3.10.5. Fontan
3.10.6. La femme enceinte avec une transplantation cardiaque
Module 4. Femme enceinte présentant des problèmes neurologie, dermatologiques et auto-immunitaires
4.1. Épilepsie
4.1.1. Prise en charge clinique et traitement compatible avec la grossesse: conseil préconceptionnel
4.1.2. Effets de l'épilepsie sur la grossesse
4.1.3. Effets de la grossesse sur l'épilepsie
4.1.4. Traitement des crises d'épilepsie pendant l'accouchement
4.1.5. Nouveau-né d'une mère épileptique: malformations et anomalies congénitales
4.2. Sclérose En plaques (SEP)
4.2.1. Effets de la SEP sur la grossesse
4.2.2. Effets de la grossesse sur la SEP
4.2.3. Prise en charge clinique pendant la grossesse et pharmacothérapie
4.2.4. Prise en charge clinique pendant l'accouchement
4.2.5. La période post-partum chez les femmes atteintes de sclérose en plaques
4.3. Neuropathies périphériques
4.3.1. Syndrome du canal carpien
4.3.2. Radiculopathies: lombalgies et sciatalgies
4.3.3. Hernie discale
4.3.4. Paralysie de Bell
4.3.5. Méralgie paresthésique
4.3.6. Cyphoscoliose
4.4. Lésions de la moelle épinière
4.4.1. Prise en charge clinique de la femme atteinte d'une lésion de la moelle épinière pendant la grossesse
4.4.2. Prise en charge clinique pendant l'accouchement. Analgésie péridurale
4.4.3. Considérations spécifiques pendant la puerpéralité
4.5. Autres pathologies neurologiques présentes pendant la grossesse
4.5.1. Migraine et céphalées
4.5.2. Syndrome de Guillain-Barré
4.5.3. Myasthénie grave
4.5.4. Maladies cérébrovasculaires
4.5.5. Tumeurs cérébrales
4.6. Problèmes dermatologiques pendant la grossesse
4.6.1. Modifications dermatologiques pendant la grossesse
4.6.1.1. Vergetures
4.6.1.2. Hyperpigmentation de la grossesse: mélasma gravidique et naevus
4.6.2. Modifications vasculaires
4.6.2.1. Veines d'araignées
4.6.2.2. Érythème palmaire
4.6.2.3. Hémangiomes
4.7. Dermatopathies spécifiques à la grossesse
4.7.1. Herpès gestationis
4.7.1.1. Clinique
4.7.1.2. Diagnóstico
4.7.1.3. Diagnostic différentiel
4.7.1.4. Pronostic
4.7.1.5. Traitement
4.7.2. Impétigo herpétiforme
4.7.2.1. Clinique
4.7.2.2. Diagnóstico
4.7.2.3. Diagnostic différentiel
4.7.2.4. Pronostic
4.7.2.5. Traitement
4.7.3. Prurit gestationnel
4.7.3.1. Clinique
4.7.3.2. Diagnóstico
4.7.3.3. Diagnostic différentiel
4.7.3.4. Pronostic
4.7.3.5. Traitement
4.7.4. Dermatose papuleuse de la grossesse
4.7.4.1. Clinique
4.7.4.2. Diagnóstico
4.7.4.3. Diagnostic différentiel
4.7.4.4. Pronostic
4.7.4.5. Traitement
4.7.5. Éruption polymorphe de la grossesse
4.7.5.1. Clinique
4.7.5.2. Diagnóstico
4.7.5.3. Diagnostic différentiel
4.7.5.4. Pronostic
4.7.5.5. Traitement
4.8. Lupus érythémateux systémique et grossesse
4.8.1. Contrôle préconceptionnel
4.8.2. Contrôle pendant la grossesse
4.8.2.1. Premier trimestre
4.8.2.2. Deuxième trimestre
4.8.2.3. Troisième trimestre
4.8.3. Accouchement et puerpéralité
4.9. Syndrome des antiphospholipides (SPA)
4.9.1. Concept
4.9.2. Contrôle prégestationnel de la femme atteinte d'un SPA
4.9.3. Contrôle gestationnel de la femme atteinte d'un SPA
4.9.4. Traitement
4.9.5. Accouchement et puerpéralité
4.10. Polyarthrite rhumatoïde
4.10.1. Concept
4.10.2. Comment la polyarthrite rhumatoïde affecte-t-elle la grossesse?
4.10.3. Comment la gestation affecte la polyarthrite rhumatoïde?
4.10.4. Traitement
Module 5. Femmes Enceintes présentant des Problèmes Respiratoires et Urologiques/Rénaux. Maladies tropicales et subtropicales
5.1. Asthme bronchique
5.1.1. Concept
5.1.2. Evolution de l'asthme bronchique pendant la grossesse
5.1.3. Traitement
5.1.4. Crise asthmatique et prise en charge clinique
5.1.5. Considérations relatives à l'accouchement d'une femme enceinte souffrant d'asthme bronchique
5.2. Pneumonie acquise par aspiration
5.2.1. Étiologie
5.2.2. Traitement
5.2.3. Considérations spécifiques pendant la grossesse
5.2.4. Nouveau-né d'une mère atteinte de pneumonie
5.3. Grippe
5.3.1. Étiologie
5.3.2. Prévention
5.3.3. Considérations pendant la grossesse
5.3.4. Traitement
5.3.5. Critères d'hospitalisation
5.3.6. Nouveau-né d'une mère atteinte de la grippe
5.4. Bactériurie asymptomatique
5.4.1. Concept
5.4.2. Étiologie
5.4.3. Critères de diagnostic
5.4.4. Traitement
5.5. Cystite aiguë et syndrome urétral
5.5.1. Concept
5.5.2. Étiologie
5.5.3. Critères de diagnostic
5.5.4. Traitement
5.5.5. Suivi
5.6. Pyélonéphrite aiguë
5.6.1. Concept
5.6.2. Clinique
5.6.3. Diagnóstico
5.6.4. Traitement
5.6.5. Critères d'admission et de sortie de l’hôpital
5.6.6. Complications
5.7. Uropathie obstructive
5.7.1. Concept
5.7.2. Clinique
5.7.3. Examen et tests spécifiques
5.7.4. Diagnóstico
5.7.5. Traitement
5.7.6. Complications
5.8. Transplantation rénale et grossesse
5.8.1. Effets de transplantation sur la grossesse
5.8.2. Effets de la grossesse sur la transplantation
5.8.2. Considérations pendant l'accouchement, la puerpéralité et l'allaitement
5.9. Maladies tropicales et subtropicales I
5.9.1. Virus Zika
5.9.1.1. Épidémiologie
5.9.1.2. Transmission
5.9.1.3. Clinique
5.9.1.4. Diagnóstico
5.9.1.5. Impact fœtal et infection congénitale par le virus Zika
5.9.1.6. Traitement et prévention
5.9.2. Ebola
5.9.2.1. Épidémiologie
5.9.2.2. Transmission
5.9.2.3. Clinique
5.9.2.4. Diagnóstico
5.9.2.5. Impact fœtal
5.9.2.6. Traitement et prévention
5.9.3. Maladie de Chagas
5.9.3.1. Épidémiologie
5.9.3.2. Transmission
5.9.3.3. Clinique
5.9.3.4. Diagnóstico
5.9.3.5. Impact fœtal
5.9.3.6. Traitement et prévention
5.10. Maladies tropicales et subtropicales II
5.10.1. Dengue
5.10.1.1. Épidémiologie
5.10.1.2. Transmission
5.10.1.3. Clinique
5.10.1.4. Diagnostic
5.10.1.5. Impact fœtal
5.10.1.6. Traitement et prévention
5.10.2. Malaria
5.10.2.1. Épidémiologie
5.10.2.2. Transmission
5.10.2.3. Clinique
5.10.2.4. Diagnostic
5.10.2.5. Impact fœtal
5.10.2.6. Traitement et prévention
5.10.3. Chikungunya
5.10.3.1. Épidémiologie
5.10.3.2. Transmission
5.10.3.3. Clinique
5.10.3.4. Diagnostic
5.10.3.5. Impact fœtal
5.10.3.6. Traitement et prévention
Module 6. Pathologie de la Croissance Fœtale et Durée de la Grossesse. Accouchement prématuré et grossesse multiple Maturation pulmonaire et neurologique
6.1. Retard de Croissance Intra-Utérin (RCIU)
6.1.1. Concept
6.1.2. Pathogénie et facteurs étiologiques
6.1.3. Pronostic
6.1.4. Diagnostic et classification
6.1.5. Diagnostic différentiel avec le nouveau-né petit pour l'âge gestationnel (PAG)
6.1.6. Traitement et fin de grossesse
6.2. Macrosomie fœtale
6.2.1. Concept
6.2.2. Les facteurs de risque
6.2.3. Suivi et contrôle obstétrical
6.2.4. Fin de la grossesse
6.2.5. Complications maternelles et fœtales
6.3. Grossesse chronologiquement prolongée
6.3.1. Concept
6.3.2. Étiologie et prévention
6.3.3. Complications fœtales
6.3.4. Gestion obstétrique
6.3.5. Induction à la versus 41e semaine vs. 42e semaine
6.4. Accouchement prématuré
6.4.1. Menace d’accouchement prématuré
6.4.1.1. Concept et facteurs de risque
6.4.1.2. Diagnostic: échographie et test de fibronectine
6.4.1.3. Traitement obstétrique et tocolytique
6.4.2. Voie d'accouchement pour les fœtus prématurés et considérations spécifiques
6.5. Insuffisance cervicale et cerclage cervical
6.5.1. Concept d’insuffisance cervicale
6.5.2. Indications du cerclage cervical
6.5.3. Techniques de cerclage
6.5.4. Considérations avant et après le cerclage cervical
6.5.5. Complications
6.5.6. Retrait du cerclage
6.6. Chorioamnionite présumée et chorioamnionite clinique
6.6.1. Concept de chorioamnionite
6.6.2. Critères de suspicion de chorioamnionite
6.6.3. Diagnóstico
6.6.4. Traitement
6.6.5. Considérations spécifiques dans l'accouchement
6.7. Grossesse multiple
6.7.1. Concept et classification
6.7.2. Complications fœtales et maternelles
6.7.3. Diagnostic et détermination de la chronicité
6.7.4. Diagnostic prénatal et dépistage des chromosomopathies
6.7.5. Contrôle de la grossesse
6.7.6. Fin de la grossesse et voie d’accouchement
6.8. Syndrome transfuseur-transfusé
6.8.1. Concept et physiopathologie
6.8.2. Critères de diagnostic
6.8.3. Diagnostic différentiel
6.8.4. Traitement
6.8.4.1. Technique de photocoagulation au laser des communications vasculaires
6.8.4.2. Suivi postérieur
6.9. Corticothérapie pour accélérer la maturation pulmonaire fœtus
6.9.1. Concept
6.9.2. Indications
6.9.3. Contre-indications
6.9.4. Dosages
6.9.5. Considérations spécifiques selon l'âge gestationnel
6.9.6. Situations particulières
6.10. Sulfate de magnésium comme neuroprotecteur fœtal
6.10.1. Concept
6.10.2. Indications
6.10.3. Contre-indications
6.10.4. Administration des médicaments et surveillance
6.10.5. Utilisation concomitante de tocolytiques en cas d’accouchement prématuré
6.10.6. Effets secondaires
Module 7. Pathologie du Placenta et Annexes Fœtales. Accidents obstétricaux
7.1. Accrétisme placentaire
7.1.1. Concept et formes d’accrétisme
7.1.1.1. Placenta accreta
7.1.1.2. Placenta increta
7.1.1.3. Placenta percreta
7.1.2. Les facteurs de risque
7.1.3. Clinique, morbidité et mortalité
7.1.4. Diagnóstico
7.1.5. Prise en charge clinique et accouchement de la femme enceinte atteinte d'accrétisme placentaire
7.2. Placenta prævia
7.2.1. Concept
7.2.2. Classification
7.2.3. Les facteurs de risque
7.2.4. Clinique, morbidité et mortalité
7.2.5. Diagnóstico
7.2.6. Prise en charge de la grossesse et accouchement de la femme enceinte atteinte de placenta prævia
7.3. Anomalies morphologiques et fonctionnelles du placenta
7.3.1. Modifications de la taille
7.3.2. Anomalies morphologiques
7.3.2.1. Placenta bilobé
7.3.2.2. Placenta Circumvallata
7.3.2.3. Placenta succenturié
7.3.2.4. Placenta Spuria
7.3.3. Insuffisance placentaire
7.4. Anomalies du cordon ombilical
7.4.1. Variations de la longueur du cordon ombilical et complications: nœuds et circulaires
7.4.2. Anomalies du cordon ombilical en relation avec la présentation
7.4.2.1. Procubitus
7.4.2.2. Latérocidence
7.4.2.3. Prolapsus
7.4.2.3.1. Causes
7.4.2.3.2. Intervention en cas de prolapsus du cordon ombilical
7.4.3. Anomalies de l’insertion placentaire
7.4.3.1. Insertion vélamenteuse
7.4.3.2. Insertion marginale
7.4.3.3. Vasa prævia
7.4.4. Anomalies vasculaires
7.4.4.1. Thrombose
7.4.4.2. Hématomes
7.4.4.3. Artère ombilicale unique
7.5. Anomalies de la membrane amniotique
7.5.1. Amnios noueux
7.5.2. Brides amniotiques
7.5.3. Grossesse extra-membraneuse
7.5.4. Rupture prématurée des membranes et chorioamnionite
7.6. Anomalies du liquide amniotique
7.6.1. Par défaut: oligohydramnios et anhydramnios
7.6.1.1. Concept et épidémiologie
7.6.1.2. Facteurs étiologiques
7.6.1.3. Diagnóstico
7.6.1.4. Impact fœtal et néonatal
7.6.1.5. Gestion clinique et traitement
7.6.2. Par excès: polyhydramnios
7.6.2.1. Concept et épidémiologie
7.6.2.2. Facteurs étiologiques
7.6.2.3. Diagnóstico
7.6.2.4. Impact fœtal et néonatal
7.6.2.5. Prise en charge clinique et traitement. Assistance à l'accouchement
7.7. Rupture utérine
7.7.1. Concept
7.7.2. Types
7.7.3. Les facteurs de risque
7.7.4. Clinique et diagnostic
7.7.5. Traitement
7.8. Détachement prématuré d'un placenta normalement inséré
7.8.1. Concept
7.8.2. Les facteurs de risque
7.8.3. Clinique et diagnostic
7.8.4. Gestion clinique
7.9. Embolie liquide amniotique
7.9.1. Concept
7.9.2. Les facteurs de risque
7.9.3. Physiopathologie
7.9.4. Clinique
7.9.5. Diagnostic et traitement
7.10. Dystocie des épaules
7.10.1. Concept
7.10.2. Les facteurs de risque
7.10.3. Diagnóstico
7.10.4. Manœuvres de résolution
7.10.4.1. Manœuvres de premier niveau
7.10.4.2. Manœuvres de deuxième niveau
7.10.4.3. Manœuvres de troisième niveau
7.10.5. Soins et évaluation après la naissance
Module 8. Variations de l'accouchement normal et du début du travail. Mère porteuse du streptocoque du groupe B
8.1. Accouchement instrumental
8.1.1. Concept
8.1.2. Indications
8.1.3. Contre-indications
8.1.4. Critères d'utilisation des différents instruments
8.1.4.1. Forceps
8.1.4.2. Spatules Thierry
8.1.4.3. Ventouse
8.2. Accouchement par le siège
8.2.1. Concept
8.2.2. Classification
8.2.3. Étiologie
8.2.4. Diagnóstico
8.2.5. Critères d'accouchement par voie vaginale et prise en charge de celui-ci
8.3. Accouchement par voie vaginale après une césarienne
8.3.1. Choix de la voie d’accouchement
8.3.2. Contre-indications à l'accouchement par voie vaginale en cas de césarienne antérieure
8.3.3. Césarienne programmée
8.3.4. Déclenchement du travail
8.4. Maturation du col de l'utérus et déclenchement du travail
8.4.1. Concept
8.4.2. Indications
8.4.3. Contre-indications
8.4.4. Risques du déclenchement
8.4.5. Méthodes de déclenchement du travail
8.5. Hydrops fœtale
8.5.1. Concept
8.5.1.1. Hydrops immune
8.5.1.2. Hydrops non immune
8.5.2. Physiopathologie
8.5.3. Diagnostic
8.5.4. Gestion clinique
8.6. Mère porteuse du streptocoque du groupe B (SGB)
8.6.1. Concept
8.6.2. Prélèvement d’échantillon et dépistage
8.6.3. Traitement
8.6.4. Prise en charge des nouveau-nés nés d'une mère porteuse du SGB
8.7. Césarienne
8.7.1. Indications
8.7.2. Classification
8.7.3. Considérations avant la césarienne
8.7.4. Techniques chirurgicales
8.7.5. Gestion postopératoire
8.8. Version céphalique externe
8.8.1. Concept
8.8.2. Indications
8.8.3. Contre-indications
8.8.4. Technique et procédure complètes
8.8.5. Complications
8.8.5.1. Méthodes pharmacologiques
8.8.5.2. Méthodes non pharmacologiques
8.9. Rupture prématurée des membranes
8.9.1. Étiologie
8.9.2. Diagnóstico
8.9.3. Rupture prématurée des membranes avant le terme
8.9.4. Rupture prématurée des membranes à terme
8.10. Lésion obstétricale du sphincter anal
8.10.1. Prévention
8.10.2. Classification
8.10.2.1. Déchirure du troisième degré
8.10.2.2. Déchirure du quatrième degré
8.10.3. Réparation des déchirures périnéales
8.10.4. Suivi et accouchement après une lésion du sphincter anal
Module 9. Problèmes Endocrinologue Pendant la Grossesse. Cancer gynécologique et grossesse États hypertensifs de la grossesse
9.1. Pathologie thyroïdienne et grossesse
9.1.1. Hypothyroïdie
9.1.1.1. Diagnóstico
9.1.1.2. Clinique
9.1.1.3. Étiologie
9.1.1.4. Gestion clinique
9.1.2. Hyperthyroïdie et thyrotoxicose
9.1.2.1. Diagnóstico
9.1.2.2. Clinique
9.1.2.3. Étiologie
9.1.2.4. Gestion clinique
9.1.3. Traitement pendant la grossesse
9.1.4. Impact fœtal
9.2. Diabète sucré et grossesse
9.2.1. Gestion pré-gestationnelle
9.2.2. Contrôle de la grossesse
9.2.3. Critères de finalisation de la grossesse
9.2.4. Considérations pendant la grossesse
9.2.5. Nouveau-né d'une mère atteinte de diabète sucré
9.3. Diabète gestationnel
9.3.1. Concept
9.3.2. Les facteurs de risque
9.3.3. Diagnostic et protocole de dépistage
9.3.4. Contrôle de la grossesse
9.3.5. Critères de finalisation de la grossesse
9.3.6. Prise en charge clinique pendant l'accouchement et en post-partum
9.3.7. Nouveau-né d'une mère atteinte de diabète gestationnel
9.4. Obésité et grossesse
9.4.1. Concept et classification de l'obésité
9.4.2. Impact de l'obésité sur la grossesse
9.4.3. Répercussions de la grossesse sur l'obésité
9.4.4. Femmes obèses et la période post-partum
9.5. Cancer du sein et grossesse
9.5.1. Concept et épidémiologie
9.5.2. Diagnostic
9.5.3. Traitement
9.5.4. Pronostic
9.6. Cancer du col de l’utérus et grossesse
9.6.1. Concept et épidémiologie
9.6.2. Cytologie pendant la grossesse
9.6.3. Colposcopie pendant la grossesse
9.6.4. Diagnostic et traitement
9.7. Cancer de l’ovaire et grossesse
9.7.1. Concept et épidémiologie
9.7.2. Clinique
9.7.3. Diagnóstico
9.7.4. Traitement
9.8. États hypertensifs de la grossesse I
9.8.1. Concept
9.8.2. Classification des hypertensions pendant la grossesse
9.8.3. Critères de gravité
9.8.4. Prévision et prévention
9.8.5. Traitement et prise en charge clinique
9.8.6. Critères de finalisation de la grossesse
9.9. États hypertensifs de la grossesse II
9.9.1. Éclampsie
9.9.1.1. Diagnóstico
9.9.1.2. Gestion clinique et traitement
9.9.2. HELLP syndrome
9.9.2.1. Diagnóstico
9.9.2.2. Gestion clinique et traitement
9.9.3. Suivi ultérieur de la femme enceinte présentant des problèmes d'hypertension
9.10. Mort fœtale antepartum
9.10.1. Concept
9.10.2. Classification
9.10.3. Facteurs étiologiques
9.10.4. Diagnóstico
9.10.5. Gestion clinique et psychologique
9.10.6. Conseil génésique ultérieur
Module 10. Pathologie de la Puerpéralité Problèmes psychologiques pendant la puerpéralité. Réanimation cardio-pulmonaire chez la femme enceinte et le nouveau-né. Interruption légale de grossesse
10.1. Infection puerpérale
10.1.1. Concept et étiologie
10.1.2. Les facteurs de risque
10.1.3. Formes de diffusion
10.1.4. Formes cliniques I
10.1.5. Clinique
10.1.6. Traitement et prophylaxie
10.2. Hémorragie post-partum
10.2.1. Concept
10.2.2. Étiologie
10.2.2.1. Tonus utérin
10.2.2.2. Traumatisme obstétrique et inversion utérine
10.2.2.3. Tissu
10.2.2.4. Problèmes de coagulation
10.2.3. Traitement
10.3. Problèmes principaux de l'allaitement maternel I
10.3.1. Fissures du mamelon
10.3.2. Engorgement des seins et obstruction
10.3.3. Eczéma et candidose du mamelon
10.3.4. Hypogalactie
10.4. Problèmes principaux de l'allaitement maternel II
10.4.1. Mastite aiguë
10.4.1.1. Concept, étiologie et caractéristiques cliniques
10.4.1.2. Prévention
10.4.1.3. Traitement
10.4.1.4. Complications
10.5. Problèmes psychologiques pendant la puerpéralité
10.5.1. Baby blues ou depression post-partum
10.5.2. Depression post-partum
10.5.2.1. Concept
10.5.2.2. Les facteurs de risque
10.5.2.3. Prévention
10.5.2.4. Traitement
10.5.3. Psychose puerpérale
10.5.3.1. Concept
10.5.3.2. Les facteurs de risque
10.5.3.3. Prévention
10.5.3.4. Traitement
10.6. Deuil périnatal
10.6.1. Concept
10.6.2. Altérations cliniques
10.6.3. Types de deuil
10.6.4. Phases du deuil périnatal
10.6.5. Prise en charge psychologique
10.7. Céphalées post-ponction durale
10.7.1. Concept
10.7.2. Diagnostic différentiel
10.7.3. Traitement et prophylaxie
10.7.4. Complications
10.8. Réanimation cardio-pulmonaire chez la femme enceinte
10.8.1. Principales causes d'arrêt cardio-pulmonaire chez la femme enceinte
10.8.2. Algorithme de la réanimation cardio-pulmonaire
10.8.3. Considérations spécifiques de la grossesse
10.8.4. Extraction fœtale
10.9. Réanimation cardio-pulmonaire néonatale
10.9.1. Principales causes d'arrêt cardio-respiratoire chez les nouveau-nés
10.9.2. Algorithme de la réanimation cardio-pulmonaire
10.9.3. Neuroprotection par hypothermie chez le nouveau-né
10.9.3.1. Concept et mécanismes d'action de l’hypothermie
10.9.3.2. Critères d'inclusion et d'exclusion au traitement
10.9.3.3. Phases du traitement et refroidissement
10.9.3.4. Limitation de l'effort thérapeutique chez les nouveau-nés atteints d'une encéphalopathie hypoxique-ischémique
10.10. Interruption légale de grossesse
10.10.1. Concept
10.10.2. Cadre législatif
10.10.3. Méthodes en fonction du nombre de semaines de grossesse
10.10.4. Fœticide

Étudiez les modules de ce programme à l'aide de méthodes d'enseignement novatrices telles que le programme Relearning"
Mastère Spécialisé Hybride en Pathologies de la Grossesse en Soins Infirmiers
L'étape de la grossesse est l'un des moments les plus importants dans la vie d'une femme et nécessite des soins spécialisés pour garantir son bien-être et celui de son bébé. Les pathologies de la grossesse sont des situations médicales qui peuvent survenir au cours de cette étape et qui nécessitent un traitement approprié de la part des professionnels de la santé. Chez TECH Université Technologique, nous proposons le Mastère Spécialisé Hybride en Pathologies de la Grossesse en Soins Infirmiers qui est conçu pour fournir une formation complète dans le diagnostic, la prévention et le traitement de ces pathologies.
Dans ce diplôme de troisième cycle, les étudiants pourront étudier en profondeur les pathologies les plus courantes pendant la grossesse, telles que l'hypertension gestationnelle, le diabète gestationnel et la pré-éclampsie, entre autres. En outre, des sujets tels que les soins prénataux, les soins aux nouveau-nés, l'allaitement et la planification familiale seront abordés. Le mode d'apprentissage mixte de ce programme permet de combiner les études théoriques via la plateforme en ligne et la pratique en face-à-face dans les hôpitaux et les centres de santé pour l'application des connaissances acquises dans des situations réelles. Les étudiants seront en mesure d'acquérir les compétences et les capacités nécessaires au travail en équipe, à la prise de décision et à la gestion de situations complexes, contribuant ainsi à l'amélioration de la qualité des soins pour les patientes enceintes et leurs enfants.







